【男性不妊】男性不妊とは?
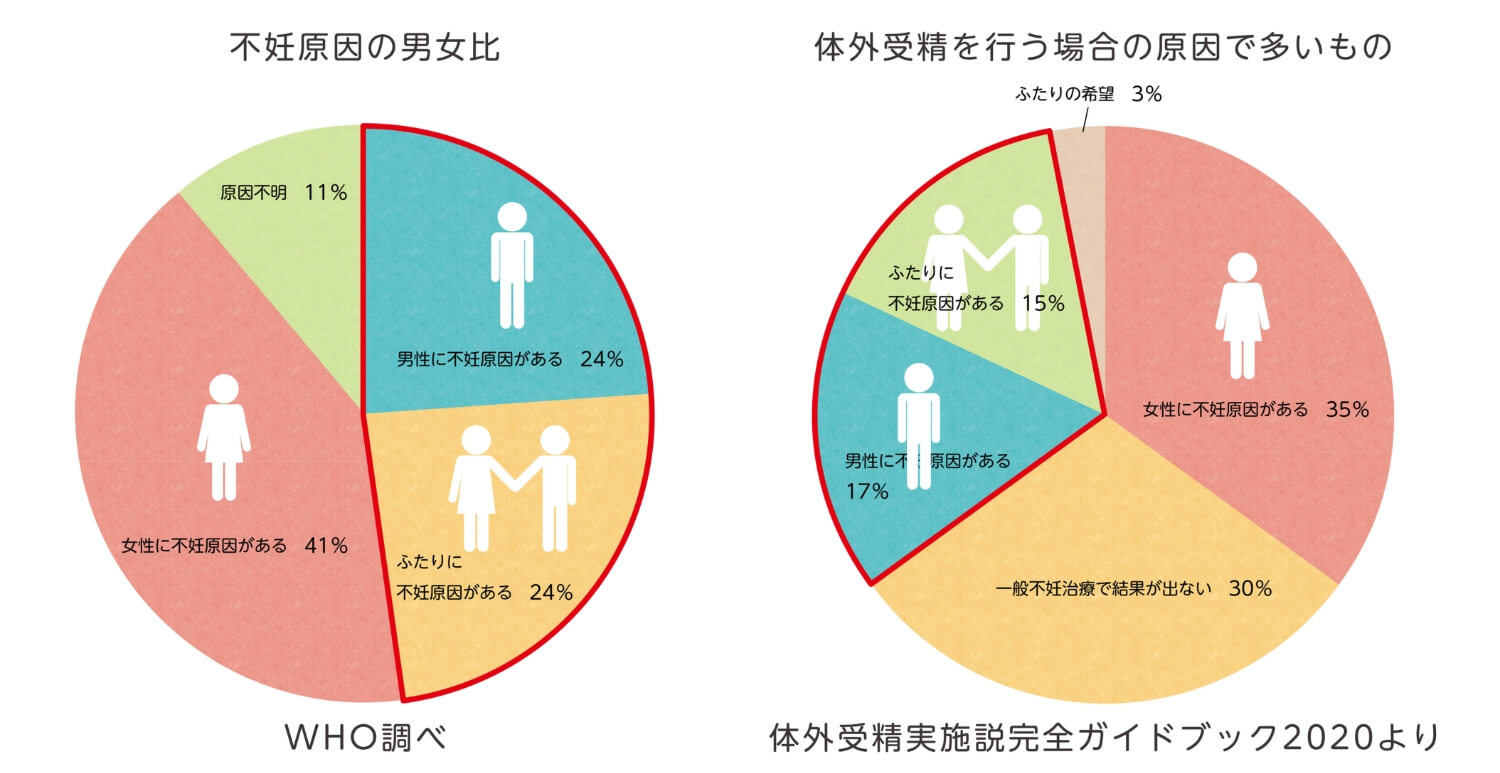
不妊原因の約半分は、男性にあります。また、一般的に100人に1人が無精子症だといわれています。

「僕は、ちゃんと射精できるし、精液もあるから大丈夫」と思っている人がいるかもしれません。
確かに射精ができることは大切なことですが、その精液の中に精子がいるかどうかは見た目ではわかりません。
また、いるとしても生きているか、さらに運動しているかなど、その数も重要で、それらを調べるために精液検査があります。
精液検査は、妻が通院する不妊治療施設でも受けることができ、一緒に通院することが可能です。また、男性不妊治療ができる泌尿器科で検査するのも良いでしょう。
検査の結果によっては、更に詳しい検査が必要になることもあるので、泌尿器科の生殖医療専門医がいる不妊治療施設、または泌尿器科への受診を検討しましょう。
不妊は、女性だけの問題ではありません。男性にも不妊原因はあり、その割合も半々です。
また赤ちゃんは、ふたりの間に生まれてくるわけですから、妊娠も不妊も夫婦の問題です。不妊原因が、夫か妻のどちらにあるのかではなく、夫婦の原因と捉え、ふたりで検査を受けましょう。
男性の妊活は、まず精液検査からスタートです。精液検査は妻が通院する不妊治療施設か、男性不妊治療ができる泌尿器科で受けましょう。
男性不妊の専門は、泌尿器科でなかでも日本生殖医学会が認定する泌尿器科医 生殖医療専門医がいある不妊治療施設か、泌尿器科がオススメです。
最近では、男性不妊外来のあるクリニックも多くなってきましたので、病院検索からお住いの都道府県をクリックし、 に●のついている治療施設からピックアップしてみましょう。
に●のついている治療施設からピックアップしてみましょう。
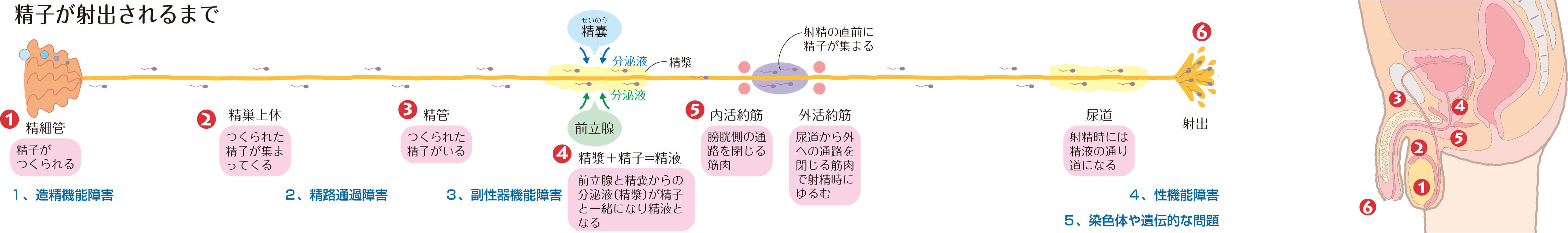
男性不妊の原因は5つ
-
①造精機能障害
精巣で精子をうまく造ることができない -
②精路通過障害
精子の輸送路に問題や障害があり精子がうまく通過できない -
③副性器機能障害
精巣上体、前立腺及び精嚢などに問題や障害がある -
④性機能障害
腟内で射精ができない、勃起障害があるなど -
⑤染色体や遺伝的な問題
染色体の構造異常がある、性染色体に異常があるなど。(造精機能の問題にも関係しています。)
この5つのうち男性不妊の原因としてもっとも多いのは造精機能障害で、全体の70~90%を占めているといわれています。
「そうは言っても、不妊原因は圧倒的に女性の方が多いでしょ?」 と思われるかもしれません。
妊娠は女性の問題、不妊も女性の問題とされてきた歴史から、男性だけでなく、女性の中にもそうした考えが未だに根強く残っています。しかし、不妊原因の約半数は男性にあります。
他人事だと考えず、自分の体のこと、精子のことに興味を持って、妊活に臨みましょう。
まずは、妊活を進めるためには精液検査です。
そこで不妊原因が見つかれば、原因に応じた治療が必要になり、また不妊治療を並行して行うこともあります。
まずは、精液検査!
精液検査を受けることで、自分の精液量、精子の数、運動精子の数などがわかります。
精液検査が、その後の不妊治療の方向性を決めてしまうこともあるので、妊活を始めたらなるべく早く検査を受けましょう。
-
精液採取について
採精は、自宅か病院内で行い、専用の容器に直接、精液の全量を射出します。 自宅で採取する場合は、病院から専用の容器が渡されますので、使用時まで開封せずに清潔を保ち、採精後は、指定された方法で保管し、病院へ提出しましょう。
自宅では、リラックスできる場所で行い、院内採精の場合は、採精専用の個室(メンズルームなど)で行います。
病院によっては、人工授精や体外受精当日の採精は、院内採精を勧められることもあります。
検査前の禁欲期間については、病院によって違いがありますので、その指示に従いましょう。 -
精液検査の方法
精液検査は、まず精液の粘性、色調、量などを見ます。射精されたばかりの精液は粘稠度が高いため、室温で30分ほど放置し、サラサラの状態になったら検査を始めます。
検査専用のマクラーカウンティングチャンバーに1滴の精液を入れ、検査技師や胚培養士が顕微鏡で精子の数、生存する精子の数、 運動する精子の数、正常形態精子の数などをそれぞれカウントし、精液の全量との割合を計算します。
精子は、さまざまなことに影響を受けやすく、体調の悪いとき、ストレス過多のときには、結果が良くないこともあります。 とくにそうしたことがなくても、精液量、精子数などはバラツキがあり、結果が2~4倍以上変わることも珍しくありません。
また、精子数が少ない場合には、誤差が生じやすくなるため、とくに結果が芳しくないときは、日を置いて、数回の検査を行い、その平均値や中央値から判断をします。
検査は、目視で行われるため、検査を行う人によって誤差が生じることもあります。そのため最近では、精子分析装置を使って検査するところも増えてきました。 自動的に精子濃度や運動性、高速前進運動精子の割合などを分析し、結果を出します。これによって、検査者間の誤差もなく、一定した検査結果を出すことができます。
-
精液検査の結果
精液検査の結果は、WHOのヒト精液検査と手技(WHO・ラボマニュアル5版)精液所見下限基準値を参考にする病院が多くあります。
このWHOの精液所見は、1年以内にパートナーが妊娠した男性の精液サンプルデータの5パーセントタイルを下限基準値としています。 つまり、1年以内にパートナーが妊娠した男性100人のうち、下から5人目の精液所見の結果を下限基準値としたという意味合いになります。
精液サンプルになった男性全員の女性パートナーが1年以内に妊娠しているという実績を踏まえて考え、下限基準以下だと自然妊娠ができないわけではありませんが、 これ以上でも妊娠を保証するものではないことを理解しておきましょう。
女性は、月経周期に合わせて検査が進められるため、全ての検査が終了するまでに1~2カ月程度かかりますが、男性はその間に1~2回程度の精液検査ができます。 精液所見の結果が下回る傾向の場合、数値によって人工授精、体外受精、顕微授精と治療方法が決まることもあり、また女性の検査項目に変更が出ることもあります。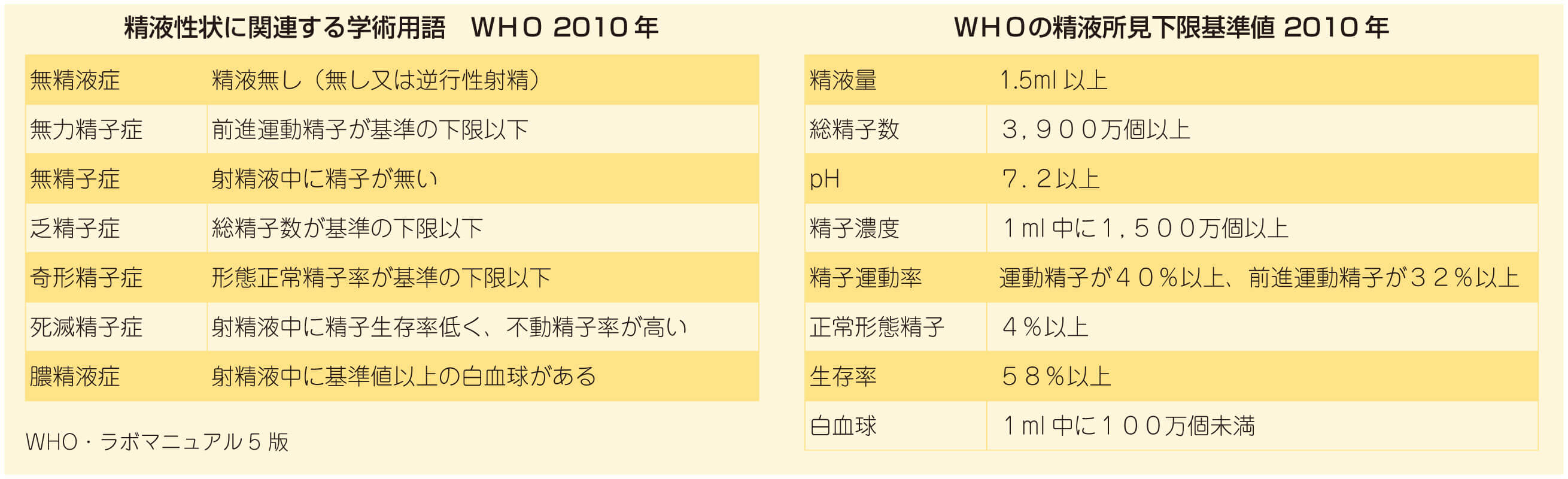
項目 下限基準値 第5版(2010年) 第6版(2021年) 精液量 1.5㏄ 1.4㏄ 精子濃度 1500万/ml 1600万/ml 総精子数 3900万 3900万 運動率 40% 42% 前進運動率 32% 30% 生存率 58% 54% 正常形態率 4% 4% ※精液検査の基準値が変更されました。

検査には、マクラーカウンティングチャンバーという器具を使用します。
マクラーカウンティングチャンバーには、1マス0.1ミリ×0.1ミリの10×10マス(1ミリ四方)あり、これに精液を1滴入れ、 精子数や運動精子数、生存する精子数、正常形態精子数を顕微鏡を使ってカウントし、精液の全量との割合を計算します。
検査用の精液中に精子が1個もなければ無精子症となりますが、精子がとても少ないために、たまたまスポイトした内容に精子が含まれていない場合も考えられます。
たとえ数が少なくても、ゼロと1では意味が違ってきます。そのため、検査結果がよくなかった場合には、数回の検査をすることが必要です。
男性に不妊原因とその治療
造精機能障害
造精機能とは、精子をつくる機能のことをいいます。精液検査を何度行っても、同じように結果が良くない場合には、さらに詳しい検査をします。
このとき、泌尿器科 生殖医療専門医に診察、検査をしてもらうことが大切です。

-
精液採取について
精索静脈瘤は、 10~15歳の時期に増加し、成人男性の約15%にみつかります。そして、男性不妊の35~40%にあるといわれています。
精索とは、精管、精巣動脈、精巣静脈、リンパ管などを覆う膜のことをいいます。 中でも精巣静脈は、精巣動脈を囲むように網目状(蔓状静脈叢)になっていて、精巣動脈を冷やす役割があります。
精巣は、精巣機能を保つために体内温度である37℃よりも2~3℃低くなっています。 しかし、精索静脈の血流が逆流、または停滞が起こることから瘤ができると、精巣の温度が上がり、精巣機能の低下、造精能力の低下につながります。
この状態が長く続くと乏精子症や無精子症、精子無力症といった症状につながり、またDNA損傷精子が増えるという指摘もあります。







