不妊症ってなに?
不妊とは?
妊娠を望む男女が避妊をしないで性交をしているにもかかわらず、1年経っても妊娠しないことを 日本産科婦人科学会では、不妊と定義しています。
ポイントは、3つ!
①妊娠を望んでいること
②避妊をしていない性交渉があること
③その期間が1年以上になっていること
妊娠を望む、望まないに関わらず1年ほど避妊をしない性交渉があれば、多くのカップルは妊娠をします。
そのため、1年経っても妊娠しないのは、妊娠が成立するまでのどこかに原因や問題があるからかもしれません。
たとえば、女性の排卵に問題があったり、男性の精子の数に問題があったりなど、さまざまな症状があります。
妊娠を望む男女が、そうしたさまざまな原因などで妊娠をしないことを不妊症と呼んでいます。
不妊の原因についてはこちら
不妊治療のスタートは検査から!
不妊治療のスタートは、検査からです。
妊娠が成立するまでには、11の関門があります。
それらすべてを順調にクリアしていくことで妊娠は成立することから、そのいずれかに妊娠を妨げている原因や問題を抱えていると不妊症になります。
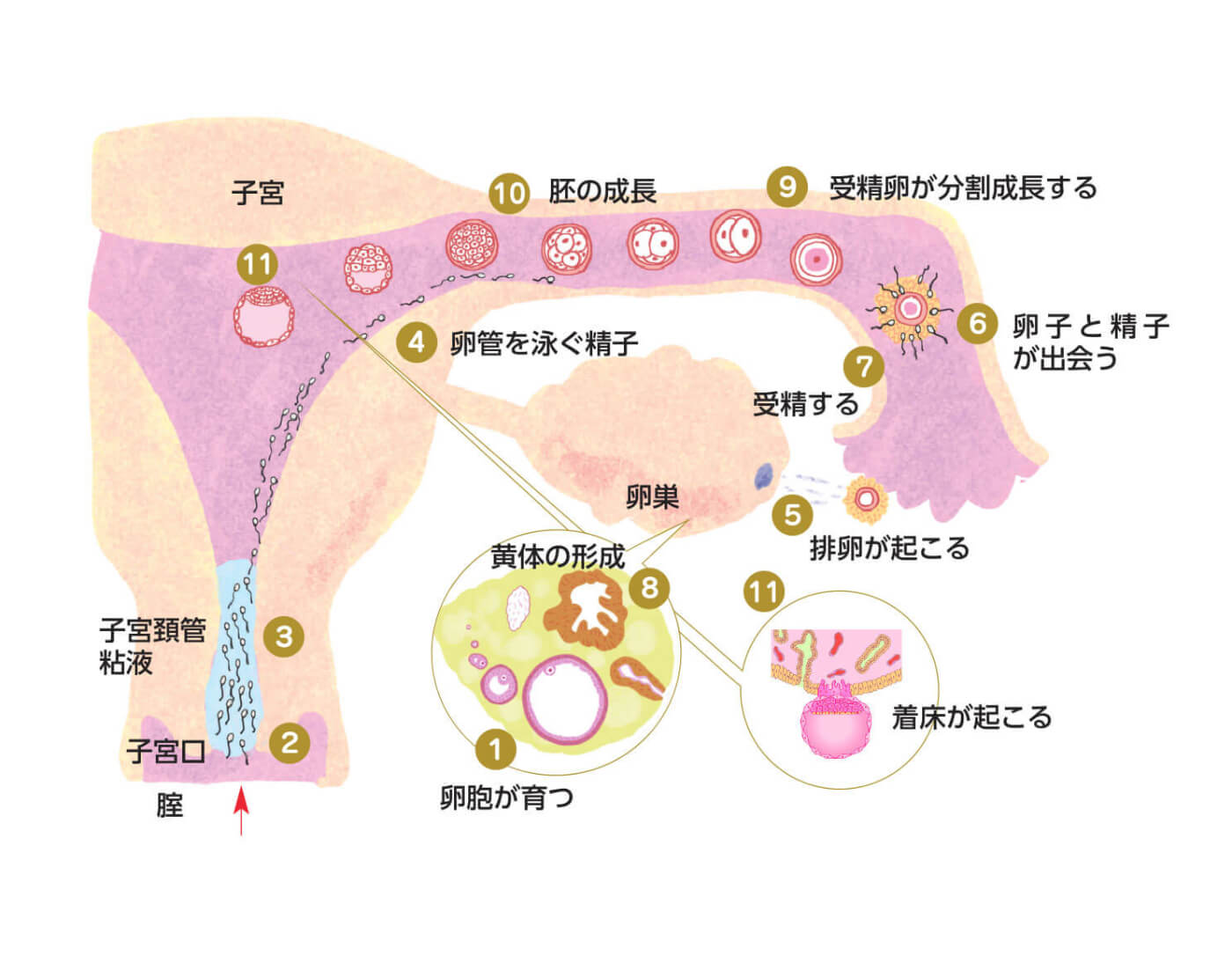
- 1腟内に十分な精子が射精される
- 精液検査から判断
- 2精子が子宮頚管へ進入できる
- 精液検査とヒューナーテストから判断
- 3精子が卵管を泳ぐことができる
- 精液検査から判断(特に運動率)
- 4卵胞が順調に育つ
- ホルモン検査や超音波検査から判断
- 5排卵が起こる
- ホルモン検査や超音波検査から判断
- 6卵子と精子が出会う
- 卵管采が卵子を取り込むなど検査ではわからない
- 7卵子と精子が受精する
- 検査ではわからない
- 8正常な黄体が形成される
- ホルモン検査などから判断
- 9受精卵(胚)が順調に分割する
- 検査ではわからない
- 10胚が子宮に運ばれる
- 卵管通過性の検査で狭窄や閉塞はわかるが、実際に運ばれるかは検査ではわからない
- 11胚が着床する
- 着床するまでのことは検査ではわからない。
着床したかどうかは血液検査で、妊娠が成立したかは血液検査や尿検査、エコー検査で判断
検査項目や内容についてはこちら
一般不妊治療
 一般不妊治療とは医学的なサポートはするけれど、卵を体の外に取り出すことはせずに、受精は自然に任せるもので、タイミング療法(指導)や人工授精などがあります。妊娠率は約15~30%です。
一般不妊治療とは医学的なサポートはするけれど、卵を体の外に取り出すことはせずに、受精は自然に任せるもので、タイミング療法(指導)や人工授精などがあります。妊娠率は約15~30%です。
1、タイミング療法(指導)
不妊検査をしても妊娠を妨げている要因がわからなかった場合、タイミング指導から治療を始めることが多いです。 タイミング指導とは卵胞の大きさやホルモンの分泌状態から排卵日を予測するもので、卵が上手く育っていない場合は排卵誘発剤を使うこともあります。治療期間の目安は6周期程度です。
2、人工授精
採取した精液を洗浄濃縮して運動性のある元気な精子を排卵のタイミングに合わせて子宮内に注入する方法です。治療期間の目安は3~6周期です。これは人工授精で妊娠した大半が3周期以内という統計に基づいたものです。
3、腹腔鏡&FT
卵管が左右両方とも詰まっている状態では自然妊娠は望めません。受精を体内で行なう一般不妊治療でも妊娠は不可能です。となれば体外受精が適応になりますが、卵管の癒着を解消したうえで一般不妊治療を実施する選択肢もあります。卵管の癒着をはがす方法として腹腔鏡を使用しての施術、卵管鏡を内蔵したカテーテルを卵管に入れ詰まっている部分を広げるFT(卵管鏡下卵管形成術)などがあります。
生殖医療・体外受精&顕微授精
 卵を体外に採り出して精子と受精させる治療を、高度生殖医療といいます。卵と精子が受精分割した胚も一定期間は体外で育てた後、子宮に戻します。
卵を体外に採り出して精子と受精させる治療を、高度生殖医療といいます。卵と精子が受精分割した胚も一定期間は体外で育てた後、子宮に戻します。
1、体外受精(媒精)
体外に取り出した卵に精子を振りかけて受精を促します。受精に成功した胚は一定期間、インキュベータで培養し、分割させた後、子宮内へ移植します。
2、顕微授精
体外に取り出した卵の細胞質内に、1匹の精子を直接注入する方法で、男性の精子が少ない場合や無精子症(精巣や精巣上体に精子がある場合)の場合に適応になります。体外受精と受精法は異なりますが、胚培養や胚移植の工程は同様です。
3、 AHA
受精卵(胚)は透明帯で覆われていますが、子宮内膜に着床する際には透明帯から脱出して着床します。ただし、なかにはこの透明帯が硬くなっていて破れにくく、着床が上手くできないことがあります。たとえば体外受精のように体外で胚を培養した場合や胚を凍結した場合、あるいは加齢によっても硬化すると指摘されています。 このような場合に透明帯を少し破ることで着床しやすいようにサポートするのが、AHA(アシステッドハッチング)です。
4、レスキューICSI
体外受精(媒精)で受精が上手くいかなかった場合、顕微授精を実施して受精を促す方法をレスキューICSIといいます。採卵できても受精しないと移植はできないため、その周期は治療がキャンセルになってしまいますが、それを防ぐためのひとつの方法です。
5、IMSI
顕微授精で授精する際に使う顕微鏡よりもさらに高倍率で精子を観察できるデジタルズーム装置を使って、より正常な精子を選別し、顕微授精をする方法です。
6、黄体管理
一般に着床時期を迎えると、子宮内膜は卵胞ホルモン(エストロゲン)や黄体ホルモン(プロゲステロン)の作用で次第に厚みを増し、着床しやすい環境に整っていきます。 もし、子宮環境が十分に整っていない場合には、黄体ホルモンを補充して着床しやすいようにサポートします。これを黄体管理といいます。 黄体ホルモンの補充法は、注射、服薬、膣坐薬、貼り薬など、さまざまな種類があり、1つだけでなく組み合わせて使うこともあります。 体外受精などで採卵を行ない、排卵させなかった場合は黄体ホルモン自体がつくられないため、薬での投与は必須です。
それぞれの適応は?
1、一般不妊治療では妊娠ができないケース
一般不妊治療で妊娠が不可能もしくは難しいのは、体内での受精が不可能もしくは難しい場合です。具体的な状態をあげると、両方の卵管が閉塞している、排卵した卵をキャッチする役目をする卵管采が卵子をピックアップできない、もしくは男性の精子が少ないなどが挙げられます。また、女性の加齢などにより卵子の質が低下している場合も一般不妊治療では妊娠に結びつきにくいといわれています。
2、治療結果からわかること
不妊治療は治療自体が検査の役割も果たします。この治療法で妊娠しなかったという事実から、何が問題なのか、どこが上手くいっていないのかを予測することができ、次の治療に生かしていきます。
無料相談はこちら















