不妊治療のスタートは検査から
検査は、問診から始まります
初診の場合、問診票を書くように渡されます。最近では、ダウンロードできるクリニックも増え、自宅でゆっくり書くこともできます。
特に女性の場合では「初経(初めての月経)年齢」、「最終月経日」、「月経の周期」、「避妊しない性生活の期間」、「妊娠、出産、中絶の経験とその年齢」、
「夫婦生活の頻度」など、「いつ」「何歳」「期間」を尋ねる項目が多くあります。
医師は、その問診票とその後に行う診療から「なにが妊娠を難しくさせているのか」目星をつけ、検査をする時にはそれらを踏まえてチェックをして確認していきます。
| 女性 | 男性 | |
|---|---|---|
| 結婚について | いつ結婚したか(法律婚・事実婚 )/初婚または再婚 | |
| 妊娠・出産について | 妊娠、流産、分娩歴 | 他のパートナーとの妊娠歴 |
| セックスについて | 回数(週に、または月に)、避妊しない(不妊)期間、セックスの問題の有無、性交痛の有無 | |
| 月経について | 初経年齢、最終月経日、月経期間、月経量、 月経痛や排便痛について | ー |
| 病歴について | 糖尿病などの全身疾患、生殖器官(子宮や卵巣、精巣)の疾患や治療歴について | |
| 生活について | 体重の急な増減、BMI値、食生活 | BMI値、食生活 |
| 嗜好品について | 喫煙の有無や期間、アルコールの摂取や量 | |
●自分のBMI値を確認してみよう!
なぜ、検査が必要なの?
自分たちに合った不妊治療の方法を見つけるためには、まず検査が必要です。
この検査は、どこに妊娠を難しくさせている原因や要因があるか、どこに障害があって妊娠を妨げているのかを見つけるために行います。
そして、それと同時に「どうしたら妊娠することができるか」を見つけるための検査でもあります。
検査は男女で項目に違いがありますが、治療に臨むのは夫婦。夫婦のどちらかに不妊原因や要因が見つかっても、ふたりの問題として捉えましょう。
また、女性の検査は、月経周期に合わせて行われます。男性は、とくに時期を問いませんが、検査結果のよって治療の方向性が決まってくるため率先して検査を受けましょう。
検査項目と内容について
女性の検査
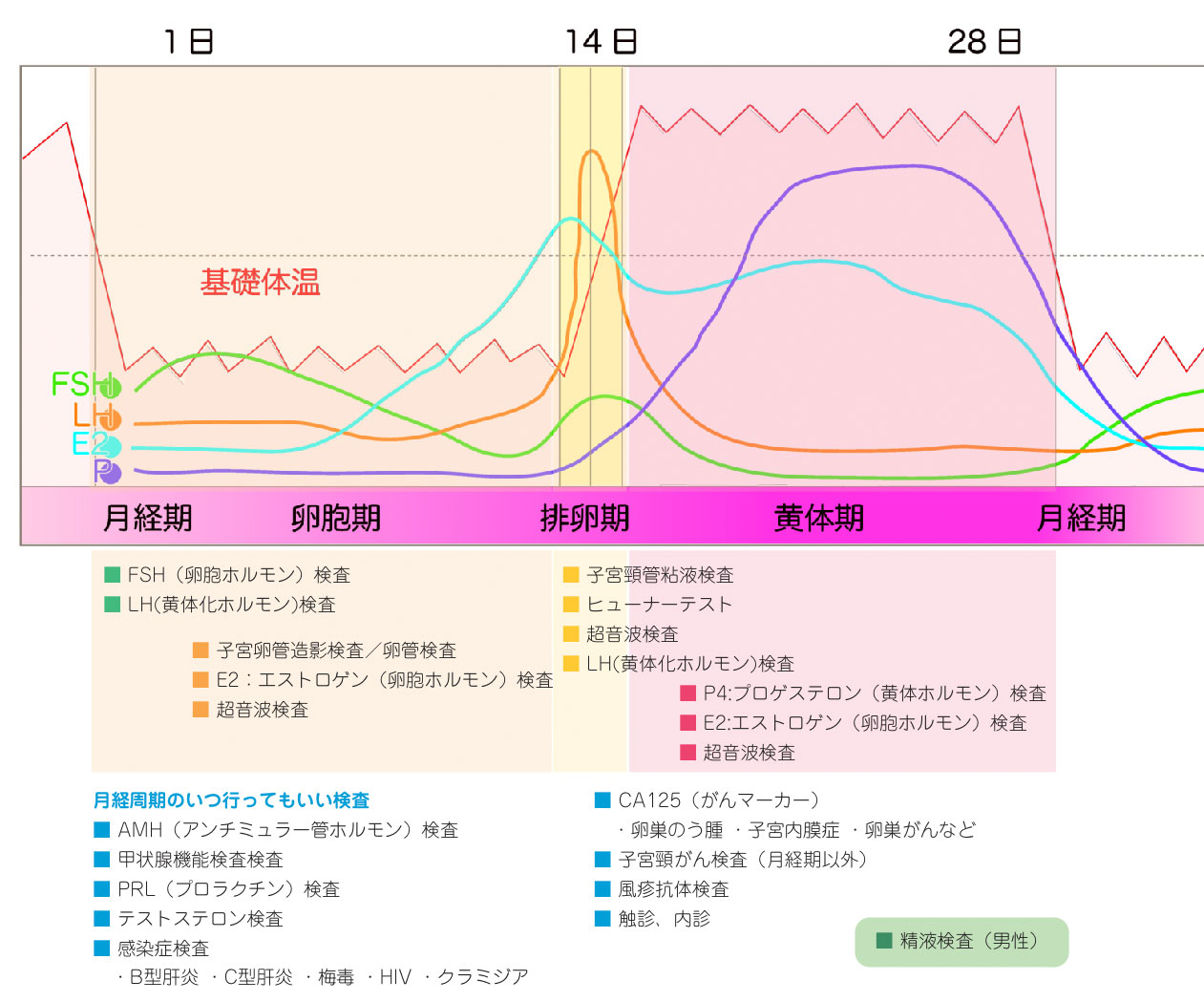
女性の検査は、月経周期に合わせて行われます。これは月経周期中に変化するホルモンが適切に分泌されているか、またそのホルモンに卵胞や子宮内膜が正常に反応しているかなどを捉えるためです。
それぞれのホルモンは、卵胞期、排卵期、黄体期の基準値があり、この基準値と照らし合わせて、適切に分泌しているか、またほかのホルモンとの関係はどうかなどを診ます。
これに合わせて卵胞の大きさや子宮内膜の厚さを測ります。
その他には、月経血が治まったくらいに卵管の通過性の検査をします。また、月経周期に関係なく行う検査もあります。
検査には、卵管通過検査のように初診時に一度行う検査もありますが、ホルモン検査のように治療周期を始めるごと、また治療周期中にも卵巣の反応の様子、卵胞の成長の様子を確認するために行う検査もあります。
月経周期に合わせて行う検査
①卵胞期に行う検査
卵胞期の特徴
卵胞期の初期は月経期でもあります。この時期は、卵胞が成長するためのFSHが活発に分泌されます。
また、卵胞が成長するにつれてエストロゲンの分泌量も増え、子宮内膜が厚くなっていきます。
-
■FSH(卵胞ホルモン)検査/卵胞を成長させるためのホルモン
血液でFSHの分泌量を調べます。基準値よりも低いと視床下部、下垂体に問題があると考えられます。 また、基準値よりも高い場合には卵巣機能の低下が考えられ、どちらの状態でも卵胞が育ちにくくなります。
-
■LH(黄体化ホルモン)検査/卵胞を成熟させ、排卵の引き金をひくホルモン
卵胞期のLHの数値が基準値より低く、FSHが正常もしくは低い場合、無排卵が疑われます。 また、LHが基準値よりも高くFSHも基準値より高い場合は卵巣機能低下が疑われ、LHが基準値より高くてFSHが範囲内であれば多嚢胞性卵巣症候群(PCOS)が疑われます。 FSHとLHの関係も非常に大切です。
-
■子宮卵管造影検査/卵管検査
腟から卵管へ造影剤を注入して卵管の通過性を調べます。 造影剤を注入してレントゲン撮影する方法と、超音波で診ながらゆっくりと超音波造影剤を注入し、流れていく様子を確認する方法があります。 それぞれ造影剤の質 に違いがあります。
-
■超音波(エコー)検査
発育する卵胞の数や大きさ、子宮の状態や卵巣の状態を確認します。
②排卵期に行う検査
排卵期の特徴
排卵期は、十分に育った卵胞が成熟し、卵巣から卵子が排卵される時期です。排卵された卵子は、卵管采によって卵管へとり込まれ、卵管膨大部で精子と出会い受精する時期です。
-
■子宮頚管粘液検査
排卵期以外は、精子であっても子宮腔内に入ることはできません。 この時期だけ子宮頚管粘液の分泌量が増え、性状がサラサラとした状態に変化し、精子が子宮へと入りやすくなります。この量や透明度、粘り気の具合を調べます。 超音波検査時などで一緒に確認することが多いようです。
-
■LH(黄体化ホルモン)検査/卵胞を成熟させ、排卵の引き金をひくホルモン
卵胞期のLHの数値が基準値より低く、FSHが正常もしくは低い場合、無排卵が疑われます。 また、LHが基準値よりも高くFSHも基準値より高い場合は卵巣機能低下が疑われ、LHが基準値より高くてFSHが範囲内であれば多嚢胞性卵巣症候群(PCOS)が疑われます。 FSHとLHの関係も非常に大切です。
-
■フーナーテスト
性交後検査ともいいます。排卵期に性生活(検査当日の朝、または前夜)を行った後、子宮頚管粘液を採取し、顕微鏡で状態を観察して運動精子の数を調べます。
運動精子が多数確認できれば、子宮腔内へと上がって行って いると判断し、ゼロの場合には抗精子抗体が疑われますが、その場合は数回の検査が必要になることもあります。 -
■超音波検査
卵胞の大きさを測定し、子宮内膜の厚さなどを診ます。排卵頃の卵胞は約20ミリ以上に育つことから、排卵日を予測していきます。
-
■E2:エストロゲン(卵胞ホルモン)検査/子宮内膜を厚くし、子宮頚管粘液を増やすホルモン
排卵前、成熟卵胞1個につきエストロゲンの値は250~300pg/mlを目安にします。
超音波検査と合わせて、卵胞数とエストロゲンの値を診ます。また、基準値より低い場合は、卵巣機能が低下していることが疑われ、無排卵 や無月経になることもあります。 -
■LH(黄体化ホルモン)検査
卵胞を成熟させ、排卵の引き金を引くのがLHです。
排卵直前に大量に分泌されるLHを血液検査(数値)か尿検査(陰性または陽性)で調べ、きちんと分泌されているか、排卵日はいつ頃になりそうかを予測します。
③黄体期に行う検査
黄体期の特徴
黄体期は、受精した胚が成長し、子宮内膜に着床していく時期です。黄体は約2週間働き、着床が完了しなければ白体に変化し、
黄体ホルモンによって維持されていた子宮内膜は剥がれ月経がきます。
一方、着床が完了する と、黄体は妊娠黄体になり、ますます盛んに黄体ホルモンを分泌して妊娠初期を支えます。
-
■P4:プロゲステロン(黄体ホルモン)/子宮内膜を着床しやすい環境に整えて、妊娠を維持するホルモン
血液検査で黄体ホルモンが十分に分泌されているかを調べます。黄体ホルモンが基準値より低い場合は、黄体機能不全が疑われ、極端に低い場合には無排卵が疑われます。
これは卵胞の成長、成熟が不十分なことが原因にな っていることもあります。 -
■E2:エストロゲン(卵胞ホルモン)検査
黄体期のエストロゲンは、プロゲステロンと一緒に着床を助ける働きがあります。 エストロゲンの値が低いと着床が難しいのではないかと考えられています。
これは卵胞期の卵胞の成長、成熟が関係していることもあります。
④いつでも行うことができる検査
月経周期のいつでも行うことができる検査です。
-
AMH(アンチミュラー管ホルモン)検査/卵巣に残された卵胞数の指標となるホルモン
血液検査でAMH値を調べ、卵巣に残されている卵胞数を予測します。卵胞数は年齢を追うごとに低下していきますが、その低下速度については個人差が大きいようです。
年齢ごとの正常値はなく、平均値や中央値から年齢相 応かどうかを診ます。
とても低い場合には、閉経が近いことが示唆されます。この値は、妊娠にチャレンジできる回数などを考える指標にもなります。 -
■甲状腺機能検査
甲状腺ホルモンの値が高くても、低くてもよくありません。 甲状腺機能に問題があることで、ホルモンバランスが崩れやすく、無排卵や無月経になることもあります。また、着床障害、流産の要因になることもあります。
-
■PRL(プロラクチン)検査
プロラクチンは、母乳をつくるためのホルモンです。妊娠以降分泌量が増え、出産して赤ちゃんが乳首を吸うことでますます盛んに分泌されるようになり、 分泌の高い期間は排卵を抑制します。妊娠していないのにプロラク チンが高い場合は、排卵障害が起こることがあります。
原因をさらに調べるために脳のCTやMRI検査をすることもあります。 -
■テストステロン検査
男性ホルモンの1つで、この値が高いと排卵障害を起こすことがあります。
インスリン値が高くなると、テストステロン値も高くなることから、インスリン検査をすることもあります。 -
■感染症検査/・B型肝炎 ・C型肝炎 ・梅毒 ・HIV ・クラミジア など
感染症検査は治療中の感染予防のためと、性感染症については不妊原因となる卵管の通過性や、子宮、卵管の炎症や癒着の原因になるため調べます。 また、陽性だった場合の妊娠後の母子感染の予防対策としても必要な検査 です。
-
■CA125(がんマーカー)/・卵巣のう腫 ・子宮内膜症 ・卵巣がんなど
子宮内膜症の検査としてCA125を調べることもあります。卵巣に関わることは、妊娠に直結することで、またがんだった場合は命に関わることもあります。
-
■子宮頸がん検査(月経期以外)
ヒトパピローマウイルス(HPV)による感染が原因で子宮頸がんに進行することがあります。
手術が必要となるケースでは、術後の性生活がスムーズにいかなったり、妊娠後は早産などのトラブルが起こりやすくなることが あります。 -
■風疹抗体検査
風疹抗体がない女性が妊娠初期に風疹にかかった場合、胎児に感染し先天性風疹症候群になることがあります。
感染時期が妊娠早期であるほど、その危険が高いといわれていますので、妊娠前に抗体価を調べ、結果によって 予防接種を行います。
男性の検査
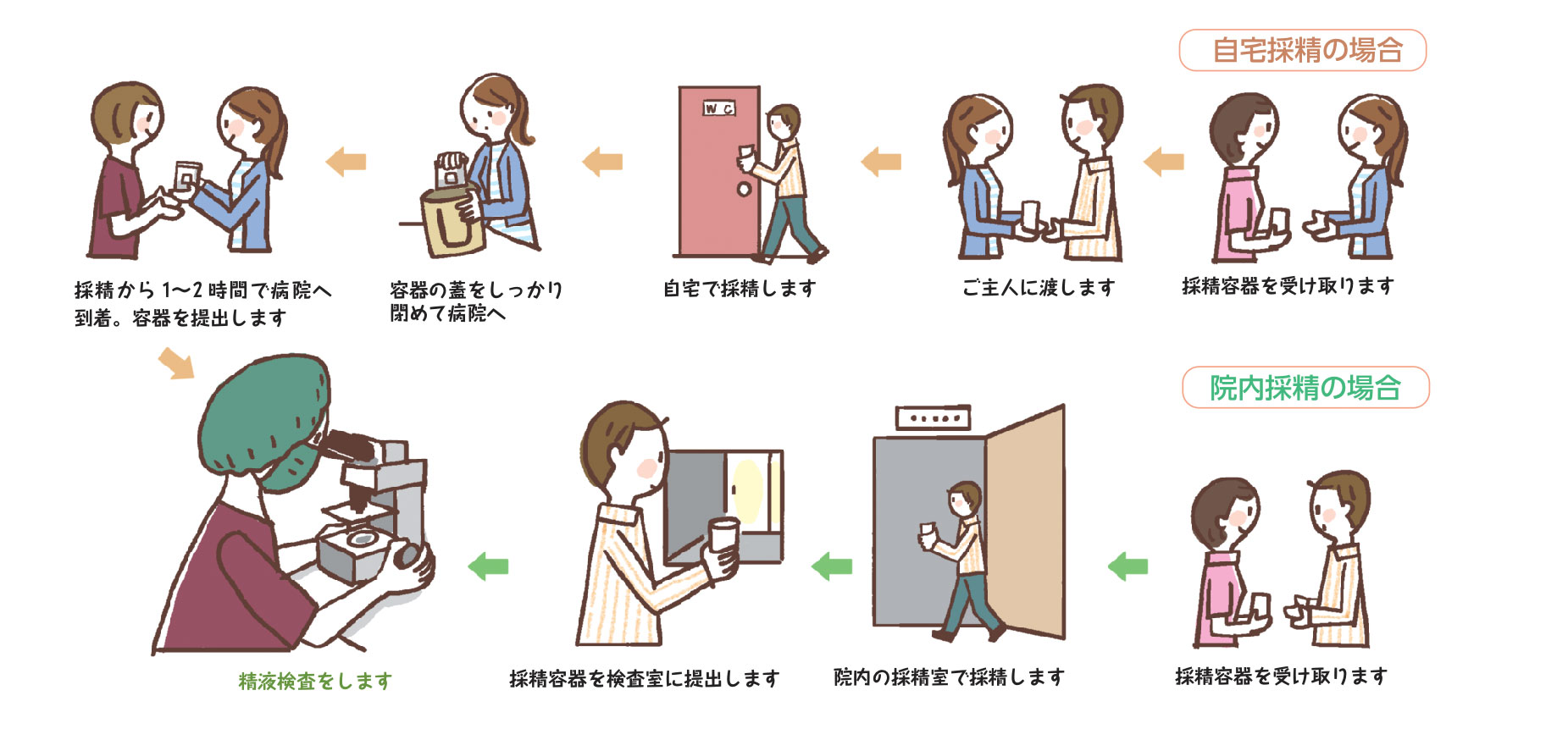
精液検査
男性の検査は、まずは精液検査からです。精液は精漿と精子の混合物で、精嚢と前立腺の分泌液である精漿が精液の98~99%を占め、1~2%が精子になります。
この精液の全量と精子の数、運動精子の数などを調べるのが 精液検査で、WHOが発表する精液所見と照らし合わせて判断をします。
また、治療施設によっては、独自の判断基準を持っているところもあります。
| 項目 | 下限基準値 |
|---|---|
| 精液量 | 1.4㏄ |
| 精子濃度 | 1600万/ml |
| 総精子数 | 3900万 |
| 運動率 | 42% |
| 前進運動率 | 30% |
| 生存率 | 54% |
| 正常形態率 | 4% |
(WHOの下限基準値、2021年)
検査を受けるときの注意
「いったい、どんな検査をされるんだろう」「痛くないかな?」など、最初は不安だったり、緊張してしまうかもしれませんが、リラックスを心がけて!
1.服装は?
検査の種類にもよりますが、着脱の手間や時間を考えるとパンツよりもスカートのほうがお勧めです。 着脱するスペースもあまり広くなく、立ったままで脱いだり履いたりすると考えて楽なスタイルにしましょう。 パンツだと、内診台に上がる時に下半身はすべて脱がないとなりません。スカートは、ロングよりも短くたくしあげやすいものがいいでしょう。 ストッキングやタイツなども着脱が不安定になりやすいので気をつけましょう。 また、スリッパなどに履き替えない病院やクリニックの場合は、ブーツやストラップのあるヒールなども避ける方が無難です。
-
2、所持金は?
検査によって料金は異なります。健康保険が適用になるか否かによっても料金は大きく異なります。
どんな検査が必要で、どの順番で実施していくのか病院側から説明があると思うので、料金の目安も聞いておくと安心ですね。一般的に、初診で1~3万円ほどかかります。 -
3、かかる時間はどのくらい?
検査によって所要時間は異なりますが、血液や細胞を採取する検査は長い時間はかかりません。大体の検査は数分~数十分程度で終わります。
病院によっては多少待ち時間が生じる場合もあるのでしょう。女性は月経周期に合わせて検査を行うため、一通りの検査が終了するまでに1~2カ月ほどかかります。
男性の精液検査は、自宅か院内で採精したものを検査します。精子数の変動、運動率の変動は大きく、体調やストレスなどが影響するといわれ、 同じ人であっても2~4倍もの差が出ることもあります。そのため特に初回の検査結果がよくなかった場合は、二度、三度検査し、その平均値や 中央値から結果を確認しましょう。