不妊治療の保険診療化に伴うアンケート集計結果
保険診療化を前に全ART施設(日本産科婦人科学会)を対象に実施。
(2022年3月10日~2022年3月31日)
2022年3月、不妊治療・体外受精の保険診療スタート直前の1カ月間に、不妊治療情報センターでは緊急アンケートを行いました。目的は、保険診療を前に体外受精を行う治療施設がどの様に思っているのか、また保険診療がどのように実施されていくのかについて知り、皆様にお伝えしたかったからです。お忙しい中、97施設からの回答が集まりました。
今回のアンケートで準備した設問は、全16項目です。
- 01. 「不妊治療の保険診療化」は、患者さんの経済的な負担の軽減になると国は案内していますが、医療現場でも同様に考えていますか?
- 02. 個別化が重要視される不妊治療において、保険診療(通常診療)では生産率に影響が出ると考えますか?
- 03. c-IVF,ICSI,またはsplitを選択する際、用法や医療費についての説明はどなたが行う予定ですか?
- 04. 4月以降、治療施設それぞれに患者さんの増減が予想されます。それについてはどのようにお考えですか?
- 05. 保険診療において医療費が一律となりますが、これに伴う医療費の変更はメリットとデメリットどちらを強く感じますか?
- 06. 今後、保険診療項目および先進医療項目への導入が予期されるもので、次の例のうち、患者さんにとって必要に思うものは何ですか?
- 07. 保険適用外、先進医療承認外の自由診療を今後は行いますか?
- 08. 電子カルテの仕様変更等で職員の負担増となることや、患者さんとの金銭トラブルを招くことなどが懸念されていますが、その準備・導入は順調ですか?
- 09. 体外受精では保険診療に回数制限がありますが、それに関する心配や不安があれば教えてください。
- 10. 保険診療となり、培養液・試薬・備品などの選択に今まで以上に配慮される先生方も増えると予想されます。そのうち、培養液の選択で今後重視する点は何ですか?
- 11. 着床率に影響がでるのでは?との声もありますが、どう思いますか。
- 12. 保険診療化された以下の項目について、改めて導入を検討していますか?
- 13. PGTについて
1.PGTは現在、先進医療での適応となるかならないかといった状況です。将来的に先進診療となることに対してどうお考えですか?
2.今後導入したいですか? - 14. 今後の病院でのICSI方法は以下のどれに対応されますか?
- 15. 今回の保険点数の設定は、妥当だと考えますか?
- 16. ご意見まとめ
01
「不妊治療の保険診療化」は、患者さんの経済的な負担の軽減になると国は案内していますが、医療現場でも同様に考えていますか?
(回答施設数:97)
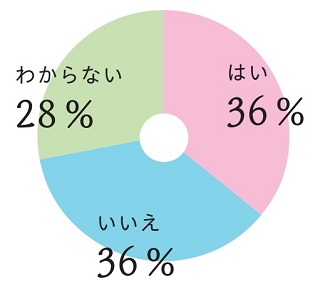
回答は、「はい」が36%(35件)、「いいえ」も36%(35件)、「わからない」が28%(27件)で、ほぼ3等分となりました。その背景には、今迄の助成金制度との比較や、それぞれに生殖医療に取り組んできた先生方の診療内容や方針の違いなどが影響しているものと思われます。つまり、それらをより細やかに理解して治療費をカバーする保険適用化であれば、患者さんの経済的な負担軽減に結びつくとの回答がもっと増える結果になったでしょう。
02
個別化が重要視される不妊治療において、保険診療(通常診療)では生産率に影響が出ると考えますか?
(回答施設数:95)
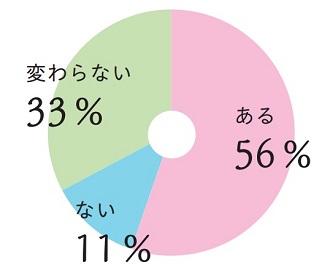
保険診療となった場合、生児に結びつく妊娠数はどうなるか、その生産率への影響については、「ある」が56%(53件)、「ない」が11%(11件)、「かわらない」が33%(31件)でした。6割近くの先生があると答えていること、また、ないとする回答が1割であることから、保険診療では妊娠・出産にまで結び付けられるかどうかを不安視している一面が感じられます。
03
c-IVF,ICSI,またはsplitを選択する際、用法や医療費についての説明はどなたが行う予定ですか?(複数回答可)
(回答施設数:97)
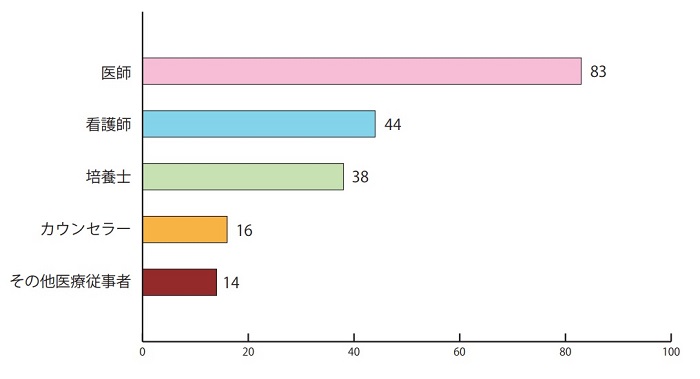
ここでは、医療スタッフを担当別に表記して誰が説明予定者であるかをチェックしてもらいました。結果、医師が83件(86%)と多く、その約半数で看護師、培養士、そしてその半数以下でカウンセラーとその他の医療従事者の順でした。医師が多いのは当然のことと受け止められるのですが、培養士よりも看護師の方がやや多いようです。
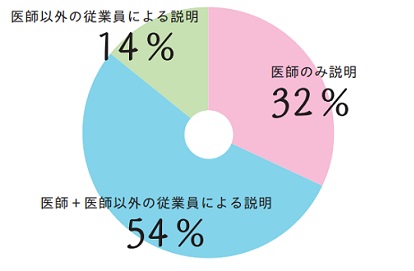
また、医師の場合、単独での説明か、他のスタッフと一緒に行うのかをチェックしたところ、単独で説明予定が32%、医師による説明だけでなく他のスタッフによる説明と併用するが54%で、残る14%が医師以外のスタッフによる説明とのことでした。スタッフの説明参加の機会が多いことも分かりました。
04
4月以降、治療施設それぞれに患者さんの増減が予想されます。それについてはどのようにお考えですか?
(回答施設数:97)
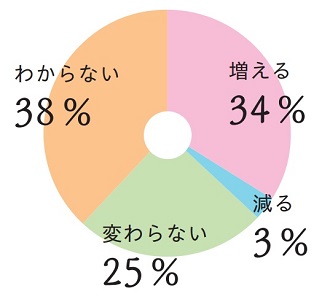
患者さんが増えると回答した施設は34%(33件)、減ると回答した施設は3%(3件)、変わらないと回答した施設は25%(24件)、わからないと回答した施設は38%(37件)でした。
変わらないと答えた施設の意見にも一時的な変化や施設によって違うといったものもあり、一概には言えない部分もあるようです。
05
保険診療において医療費が一律となりますが、これに伴う医療費の変更はメリットとデメリットどちらを強く感じますか?
(回答施設数:95)
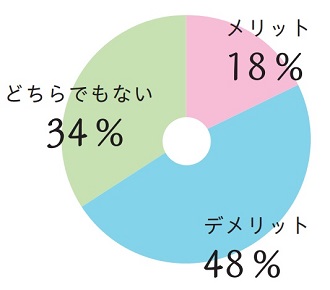
医療費変更をメリットだと考える施設は18%(17件)、デメリットと考える施設は48%(46件)、どちらでもないと考える施設は34%(32件)でした。デメリットと考える施設が半数で、メリットもしくは影響があまりないと考える施設が残り半数との結果でした。約半数の施設で医療費の変更が負担になる可能性が示唆されます。
06
今後、保険診療項目および先進医療項目への導入が予期されるもので、次の例のうち、患者さんにとって必要に思うものは何ですか?
(回答施設数:86)
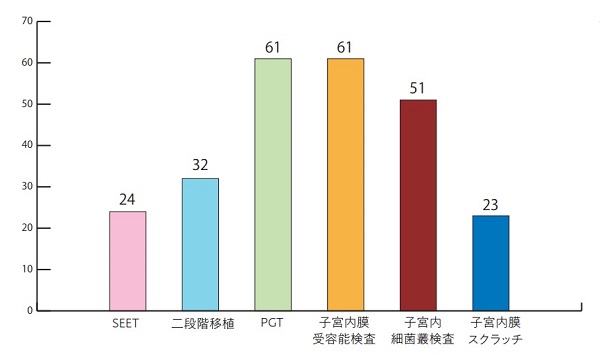
結果は、必要に思われている順に、PGTと子宮内膜受容能検査は61施設、子宮内細菌叢検査は51施設、二段階移植は32施設、SEET法は24施設、子宮内膜スクラッチは23施設でした。
アンケート実施時期に厚生労働省にアップされていた情報では、上記は保険もしくは先進に含まれていないものでした。その後3月25日にはSEET法、子宮内膜受容能検査、子宮内細菌叢検査、子宮内膜スクラッチも先進医療項目に含まれました。その後、二段階移植も先進医療項目に含まれましたが、PGTは現状含まれていません。しかし、高い期待度を示していると言えるのではないでしょうか。
07
保険適用外、先進医療承認外の自由診療を今後は行いますか?
(回答施設数:95)
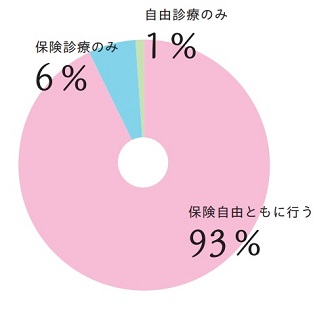
保険診療と自由診療をともに行うと考える施設は全体の93%(88件)、保険診療のみを行うと考えている施設は6%(6件)、自由診療のみを考える施設は1%(1件)という結果でした。
保険適用の範囲や回数制限があるため、その適用範囲外の患者さんのために自由診療と併用すると考える施設がほとんどでした。
08
電子カルテの仕様変更等で職員の負担増となることや、患者さんとの金銭トラブルを招くことなどが懸念されていますが、その準備・導入は順調ですか?
(回答施設数:92)
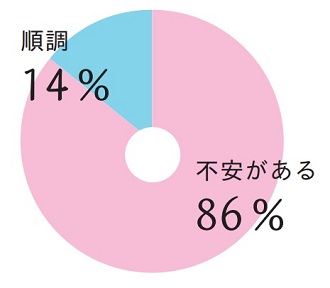
不安があると答えた施設は86%(79件)で、順調であると答えた施設は14%(13件)でした。
国からの通知や準備時間の短さなどを指摘する施設が多かったこと、そして電子カルテの情報や同意書、計画書の準備、運用におけるスタッフの準備などを課題とする回答が多く感じました。
09
体外受精では保険診療に回数制限がありますが、それに関する心配や不安があれば教えてください。
(回答施設数:67)
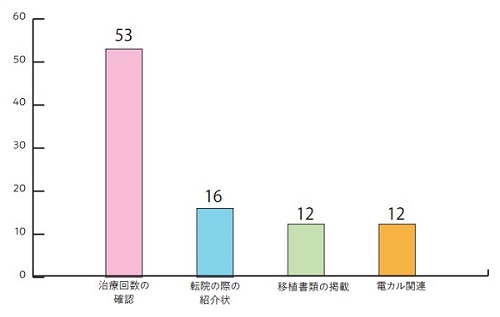
多い意見として、治療回数の確認が53件、転院の際の紹介状作成が16件、移植書類の記載が12件、電子カルテについてが12件ありました。その他にも、金銭面について4件、正確な情報の確認については4件、スタッフの負担、周期の選択について、やむをえない事情での適応除外、患者さんの勘違いがそれぞれ1件ずつありました。
治療回数や年齢制限を設けたとしても、それを確認する方法について制度が不十分と考える先生が多いようです。不妊治療では転院をされる患者さんも少なくないですが、転院紹介状を持たずに他の病院に行かれる方もいらっしゃいます。その場合、患者さんの自己申告となるため、患者さん自身がしっかりと回数把握して不妊治療を行っていることが前提となります。更に、患者さんから自己申告したものを病院側は精査する術を持ち合わせていないため、金銭面でもトラブルになるのではと懸念されている先生もいるようです。
国や自治体の関連窓口から、どのような形で回数を把握するのが良いのか指針を出せば先生たちも安心なされるのかもしれません。
10
保険診療となり、培養液・試薬・備品などの選択に今まで以上に配慮される先生方も増えると予想されます。そのうち、培養液の選択で今後重視する点は何ですか?
(回答施設数:95)
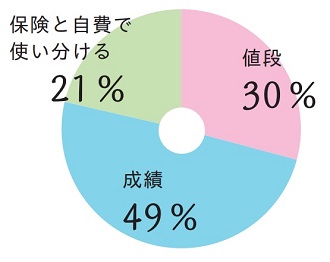
培養液の選択は値段で決めると答えた施設が30%(28件)、成績で決めると答えた施設が449%(47件)、保険と自費で使い分けると答えた施設が21%(20件)でした。半数の施設で成績を重視した培養液の選択をしていくとしています。
施設それぞれに、培養液・試薬・備品などの選択についても、原価帯とのバランスで考えたり、成績面ではできる限り妊娠率の低下は避けたいものの、保険診療ではコストを下げざるを得ないなど、いろいろな思いがあるようです。
11
着床率に影響がでるのでは?との声もありますが、どう思いますか。
(回答施設数:91)

着床率が上がると考える先生は全体の2%(2件)、下がると考える先生は34%(31件)、変わらないと考える先生は64%(58件)でした。結果、着床率に関しては半数以上で変わらないとしているものの、下がるとする回答が34%もあることからは、現段階では心配や不安材料があるようです。
上がると考える理由には、適応範囲や移植スタイルの変化があり、下がると考える理由には、保険診療によって今まで使用できた技術や製品を躊躇してしまうことで、今までの成績が出せないと懸念されているようです。
変わらないと考える理由には、治療方法が変化するわけではないので変わらないという意見や、上がる方と下がる方がでることで変わらないとするのが理由のようです。
12
保険診療化された以下の項目について、改めて導入を検討していますか?
卵子活性化処理
(回答施設数:96)
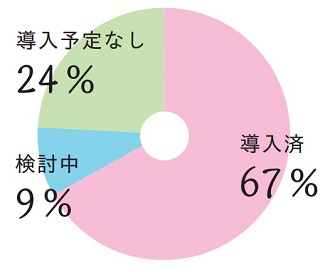
卵子活性化処理においては、導入済の施設が67%(64件)、導入予定の施設が9%(9件)、導入予定なしの施設が24%(23件)でした。
卵子活性化処理の適応に関しては、施設毎にあまり変わりなく、過去の治療成績において受精障害が認められた場合となっています。精子の所見が悪い場合に使用する施設もあるようです。
高濃度ヒアルロン酸含有培養液
(回答施設数:97)
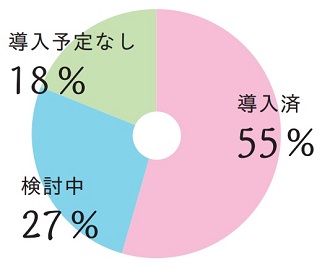
高濃度ヒアルロン酸含有培養液については、導入済の施設が55%
(53件)、導入予定の施設が27%(27件)、導入予定なしの施設が18%
(18件)でした。
適応範囲においては、全症例に適応して使用している病院もあるようです。
どちらも半数以上の病院ですでに導入されているようす。どちらの項目も今後、導入を検討している病院を含めれば全体の7割以上になり、卵子活性化処理、高濃度ヒアルロン酸含有培養液についての使用頻度はますます高まることでしょう。
13
PGTについて
1.PGTは現在、先進医療での適応となるかならないかといった状況です。
将来的に先進診療となることに対してどうお考えですか?
(回答施設数:97)
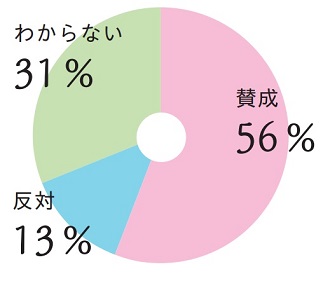
PGTの導入に関しては賛成が56%(54件)、反対に関しては13%(13件)、わからないと回答した施設は31%(30件)です。
賛成ご意見の中には、流産を繰り返す患者さんに対する配慮を考える先生が多いようです。ただ、先進になった場合、今まで以上に丁寧な説明をしなくてはならないと示唆する先生もいます。
反対理由には、専門医の要件や、倫理的な問題についての意見がありました。
反対やわからないの理由には、ともに倫理的問題や専門医制度がありました。このような懸念が解消されていけば先進の項目に入ってくるようになるかもしれません。
2.今後導入したいですか?
(回答施設数:86)
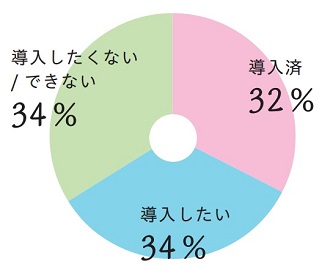
既に導入している病院は32%(28件)あり、導入を考えている病院は34%(29件)、導入したくない、できないと考える病院は34%(29件)ありました。
導入済施設の理由には、染色体を調べることで移植回数を減らし妊娠までの期間を短くできる可能性があり、患者さんも希望されることがあること、流産を繰り返す患者さんにとって必要であると述べられており、反復流産は患者さんの精神的苦痛に直結するため、できるだけ流産を少なくするために、導入を早めていたことがうかがえます。
導入を検討している施設の理由も、効果が期待できる、精神的・経済的負担の軽減、着床率の高確率化と流産率の低下が期待できるためというものでした。
導入したくないと考える理由では、人員不足や遺伝カウンセリングの対応ができない、手間がかかり手続きが面倒、培養負担の増大、専門医がいないなど、人員的な問題や、胚へのダメージ、大多数のクライアントを対象にするには有害無益、命の選別であるなど培養上の心配、倫理的な問題があげられていました。
PGTは、現在、先進医療に含めるかどうかの検討材料として先進医療B項目に表記されています
14
今後の病院でのICSI方法は以下のどれに対応されますか?
(回答施設数:94)
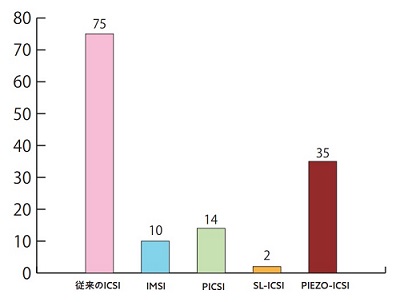
ICSIの技術に対しても先進の議論に組み込まれたため、調査を行いました。
ICSI技術のうち、アンケートをとった時点ではIMSIは先進医療項目に入っておらず、PICSIのみが先進医療でした。現在は、IMSI、PICSIが先進医療の項目に入っております。従来のICSIを行っていくとしている病院は75施設(80%)あり、PIEZO-ICSIを行っていく病院は35施設(37%)でした。ICSI、PIEZO-ICSIのどちらもご回答いただいた施設は16施設ありました。
IMSIは10件、PICSIは14件、SL-ICSIは2件のご施設で行われていくようです。
15
今回の保険点数の設定は、妥当だと考えますか?
(回答施設数:96)
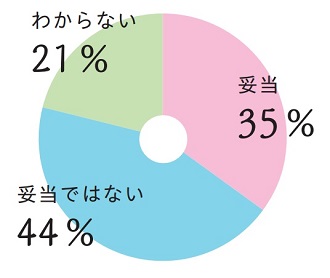
妥当と考える先生が35%、一方妥当ではないと考える先生が44%でした。わからないとする先生は21%でした。
結果、妥当ではないと考えている先生がやや多いようです。
回答がそれぞれ分かれるように、意見もいろいろあることでしょう。
ここの意見に関しては、次項16にてまとめてありますので、ご参照ください。
16
ご意見まとめ
- 決まっていないことが多くとても混乱しています。
- 保険薬の自己注射を持ち帰りの上で、保険診療として認めないと毎日遠方から通院しなくてはならなくなり、大変なことになる。他にもいいたいことはいっぱいある。
- 保険適用化を否定的に報道するのはやめていただきたい。
- PGTの有用性が不明。これまで以上に必要ないART治療が増える気がする。
- 採卵での保険点数においてICSIの翌日追加や胚凍結の6日目、7日目などの追加分の取り扱いが不明で対応に苦慮している。
- 卵子の個数で算定する方法は将来的に低刺激、自然周期の治療が行いにくくなる可能性がある。
- 不妊の状態と不妊症は違う。不妊症といえるのは35歳くらいまでだと考えます。
- 細部で対応できないシステムとなっており、もっと詰める必要あり。凍結精子の扱いなど。
- 他の保険診療をみてもわかるように今後は点数がさがっていく。現状だけで評価するものではないと思う。
- 注射などは皮下注射可能なものは積極的に自己注射可能とすべきである。今までの治療でプライベートクリニックは儲けすぎている。
- 保険適応はもう少し時間をかけるべき、今年はよくても数年後には厚生局はしめつけてくると思う。決して患者のためにならない。お産のように全体でいくらの方が使い勝手がいい。
- 夫に対して抜けている部分が多い。
- 保険診療については不明な点も多く、医療現場の負担は正直大きいと思う。現場をスムーズに回すことも患者様のためになると思うので、そこの部分についても考えていただけたらとは思う。そして、最終的に患者様の利益につながればいいと思う。
- 予想よりも保険点数が高く設定されたと思う。テナント料の高い、東京地区はクリニック間の競争が激化するかな?(余計な心配ですが)
- 唐突に保険化ありきでスタートし、十分な準備期間も設けずに見切りスタートしている感が否めず、相当混乱するのではと危惧しています。
- 原則、混合診療は認めてないくせに、とにかく1件あたりの保険点数が上がるとすぐに関東信越厚生局という厚労省の手先機関から呼び出しがかかり指導をうけます。それでも点数が下がらないと個別指導をうけネチネチと嫌味をいわれます。そしてしまいには保険医停止の処分となると思うと今から気分が憂鬱です。
以上、アンケートがまとまりました。今回行ったアンケートの対象は、全国の体外受精実施登録施設(約600)全施設です。そのうち回答をくださったのは97施設です施設から、割合としては、16%程です。
しかし、その回答の中にも、不妊治療の保険適用化については、実にいろいろな考えや意見があることがわかりました。保険診療化は大きな変化であり、先生の中でも戸惑われている方もいらっしゃるようです。厚生労働省HPを確認すると、高い頻度で先進医療会議や情報の更新が行われていることから、今後の進展にも期待していきたいです。







