妊娠してからは?
妊娠判定とは?
 1、妊娠の判定
1、妊娠の判定
妊娠をしているかどうかは、尿中もしくは血中のHCGホルモンを調べることでわかります。最近では市販の妊娠検査薬の精度も高くなっていて、早ければ妊娠4週目程度で妊娠の陽性判定は可能です
2、妊娠判定は病院で
妊娠検査薬を使って、自分で妊娠を確かめることができるようになってきましたが、子宮外妊娠や流産の場合にも妊娠判定が陽性になります。また、不妊治療で黄体ホルモンを補充した場合にも判定に影響が及ぶことがあります。そのため、正確な妊娠判定は病院で受けましょう。
3、生化学的妊娠(化学流産)と臨床的妊娠
妊娠反応(生化学的な反応)があったけれど、その後に月経がきてしまうことを生化学的妊娠といいます。化学流産と言われていたこともあり、流産ととらえがちですが、正確には流産ではありません。 妊娠反応があり、その後にエコー検査で胎嚢や心拍の確認ができれば臨床的妊娠となり、妊娠継続の可能性が高くなります。
妊婦健診
 妊娠中は定期的に病院に通い、母胎の健康状態や、胎児の成長具合などを確認していきます。中期までは月1回のペース、妊娠後期になると1~2週間に1回の頻度で健診します。
妊娠中は定期的に病院に通い、母胎の健康状態や、胎児の成長具合などを確認していきます。中期までは月1回のペース、妊娠後期になると1~2週間に1回の頻度で健診します。
1、妊婦健診の目的
妊娠中の健康維持、胎児の健やかな成長と安全を確保するため、また、安全な出産を迎えるために定期的に健診を実施し、妊娠過程を見守るのが妊婦健診の目的です。
2、妊娠中にかかりやすい 病気
妊娠糖尿病や妊娠高血圧症候群を発症する場合があります。糖尿病については遺伝的な要素が強いといわれていますが、年齢が高くなると発症しやすい傾向があります。妊娠高血圧症候群も年齢が関係していることもありますが、塩分の採りすぎなど食生活も関係してきますから、注意が必要です。
3、妊娠中の体の変化
胎児が育つに従って、乳房が大きくなり、お腹はせりだし、羊水が増え、体重が増加してきます。こうした変化に伴い、頻尿や便秘、食欲不振、嘔吐、貧血、腰痛、動悸、息切れといった症状が出ることがあります。 また、妊娠後期になると、胎児に十分な栄養と酸素を送るために血液量も増え、薄くなります。
4、妊娠中の生活
からだにかかる負担も大きくなってきますから、健康的な生活を送ることが理想です。栄養バランスの取れた食事を規則正しく食べる、家事や運動などで適度にからだを動かす、しっかり睡眠をとる、ストレスをためないなどを心がけましょう。
5、妊娠中の性生活
妊娠は病気ではありませんから、基本的に普通に生活を送って大丈夫です。これは夫婦生活にもいえることです。ただし、母胎が安定するまでの初期や、出産が迫った妊娠後期の夫婦生活は体調をみながら行なったほうがよいでしょう。そのほか配慮が必要な場合は主治医からの指示がありますから従うようにして、心配なことは医師に確認するようにしましょう。
6、胎児診断
高年齢出産の増加などに伴い、妊娠中からお腹のなかにいる赤ちゃんに異常がないかを調べる『胎児診断(出生前診断)』をする人も増えてきています。 検査法は超音波検査、絨毛採取、羊水検査、NIPTなどがあり、検査に適した時期、費用などが異なります。
○ 超音波検査
対象になる人
妊婦健診を受けるすべてのママ
超音波で赤ちゃんの心臓に逆流や奇形がないかを調べ、また、無脳症などもわかります。とくにNTといい、赤ちゃんの首の後ろのむくみが一定以上だと染色体異常や奇形の確立が高いといわれます。超音波検査は、妊婦健診を受けるすべて妊婦に実施しています。
○ 母体血清マーカー検査(トリプルマーカーテスト or クアトロマーカーテスト)
対象になる人
妊娠15週から17週頃までの希望者
検査は、妊娠15週から17週頃までの希望者が受けられます。ママの血液から、赤ちゃんが染色体異常を持っている確率を推定します。
確率を推定しているだけなので確率が低くても染色体異常がある可能性があり、逆に高くても染色体異常ではない可能性もあります。
確定診断をするためには羊水検査や絨毛検査などを受ける必要があります。医師によっては、検査を申し出ても勧めないこともあります。
○ 羊水検査
対象になる人
妊娠15週から17週頃までの希望者
(特に染色体異常の保因者、染色体異常児を出産したことがある、出産時、ママが35歳以上、超音波検査でNTのむくみが心配される 、母体血清マーカー検査の確定診断など)
妊娠15週から17週頃にお腹から子宮内に針を刺し、羊水を採取して染色体異常や遺伝疾患などを調べます。羊水中に浮いている胎児由来の細胞を調べるので、診断制度は高く確定診断になります。ただし、流産等のリスクもあります。
○ 絨毛検査
対象になる人
妊娠9週~11週頃までの希望者
(特に染色体異常の保因者、染色体異常児を出産したことがある、出産時、ママが35歳以上、超音波検査でNTのむくみが心配される 、母体血清マーカー検査の確定診断など)
妊娠9週~11週に胎盤の一部である絨毛を採取して検査。染色体異常や遺伝疾患などがわかるが、羊水検査より流産の確率も高いといわれます。
○ 新型出生前診断(NIPT)
対象になる人
① 出産予定日の年齢が35歳以上
② 染色体異常児を出産したことがある
③ パパかママが染色体転座保因者である
④ 超音波検査でNTのむくみが心配される
⑤ 母体血清マーカー検査の確定診断
新型出生前診断(NIPT)とは、ママの血液に含まれている赤ちゃんのDNAを検出することで、染色体の数が正常かどうかを調べる検査です。この検査では、21トリソミー、18トリソミー、13トリソミーという3つの染色体異常を調べます。
受けられる期間は、妊娠10週目~18週目です。
新型出生前診断は、陰性結果の正確性がとても高いのが特徴です。この検査で陰性が出ればほかの染色体検査を受ける必要はなく、ママの採血だけで検査できるのもメリットです。逆に陽性の場合、異常がある可能性は非常に高いのですが、確定ができません。はっきりさせたいのであれば、さらに羊水検査などを受けなければならず、これが最大の難点です。
また、NIPTの前に検査の意義の説明と遺伝カウンセリングを実施すること、受診者は、それらを受ける必要があります。
検査の内容や方法のほか、検査結果による選択肢とそれに関する情報提供をしたり、結果を受けたその後の生活に対することなどが話されます。
流産
1、流産原因
流産の原因にはいろいろなものがありますが、その多くは染色体異常によるものだといわれています。とくに妊娠12週ごろまでの初期の流産の70%以上は染色体異常によるものです。流産を繰り返す不育症の場合には、血液凝固異常や自己抗体、内分泌異常、子宮形態異常などもあります。また、原因のわからない流産も少なくありません。
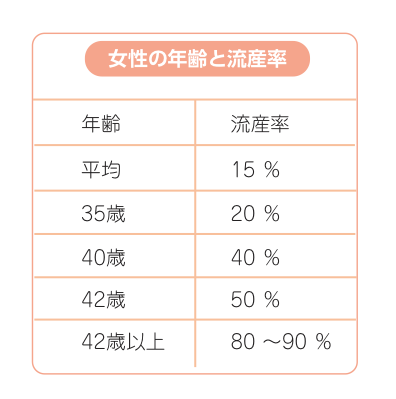
2、年齢と流産率
女性の年齢が高くなると流産が起こる率も高くなります。これは加齢に伴って、卵子の質が低下することや、染色体異常が増えることがあげられます。42歳になると妊娠をしても約50%が流産になるといわれています。
注意と流産の話
1、流産は悲しいけど意外に多いもの
流産をすると、何か悪いことをしたんじゃないかと自分を責める人も多いのですが、初期流産の多くは染色体異常であり、防ぎようのないことです。とても悲しいことですが、流産は意外に多く起こる妊娠トラブルであることを知っておきましょう。
2、 不妊治療と障害について
体外受精で生まれた子どもは今や20万人を超えています。体外受精で生まれた子どもが成人して自然妊娠をし、出産をしたことも報告されています。このように今のところ、不妊治療が大きく障害を引き起こすなど、問題となる因果関係をはっきり示すものは、今のところありません。
3、不妊治療と流産について
不妊治療で子どもを授かっても、繰り返し流産してしまう場合、不育症が疑われます。
適切な検査を受けることと、要因がわかった場合には適切に治療をすることで妊娠が継続し出産できるでしょう。
ただ、高年齢になり流産を繰り返すのは、卵子の染色体異常や胚の染色体異常が増えることが大きな要因で、この場合は不育症には当たりません。















